マイコプラズマ肺炎が流行しています
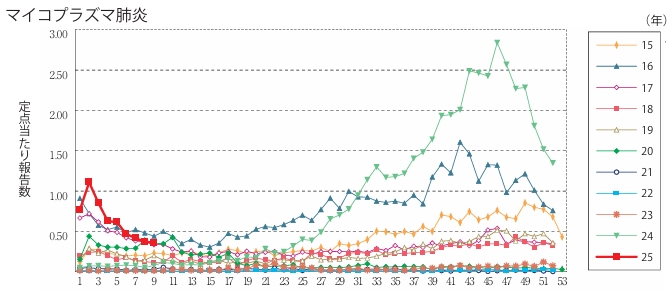
直近の感染状況(3月7日発表):2025年 第9週(2月24日-3月2日)
マイコプラズマ肺炎の定点当たり報告数は減少が続いているが、過去5年間の同時期の平均と比較してやや多い。都道府県別の上位3位は岐阜県(1.80)、青森県(1.50)、福井県(1.33)
マイコプラズマ肺炎は、幼児から学童、特に5~12歳に多く、初秋~冬に多発する傾向があります。約80%は14歳以下ですが、大人にもみられます。頑固な咳が長期に続くのが特徴的な症状ですが、肺炎にしては全身状態が悪くないことも多く、診断が遅れることも少なくありません。
症状
- 咳(解熱後も3-4週間ほど続くことがあります)
- 発熱
- 胸痛
検査
- 胸部レントゲン:スリガラス様の陰影が特徴的ですが、典型的な画像がでないことがあります。まれに、胸部レントゲンで異常があっても、聴診などの診察所見に異常がないことがありますので、胸部レントゲンは重要な検査です。
- 血液検査では、白血球数は正常または増加し、CRPは中等度に上昇します。AST、ALTの上昇を一過性に認めることがあります。
- 寒冷凝集反応は陽性にでることが多いが、特異的ではありません。マイコプラズマの抗体が上昇していれば診断の参考になりますが、抗体の上昇には2-3週間かかることがありますので、最初の採血ではまだ陽性にならない場合があります。
感染経路
- 病原体は「肺炎マイコプラズマ」という細菌
- 患者の咳や痰からの飛沫感染や、身近で接触して起きる接触感染
- 学校、幼稚園、家庭内で感染し、地域的な流行がみられます
潜伏期間
- 2~3週間
治療
- マクロライド系の抗菌薬が標準的に使われますが、近年、抗菌薬の効かない耐性菌が増加しています。
経過
- 一般に経過は良好だが、重症化することもある。
- 合併症としては、中枢神経の異常(髄膜炎、脳炎、ギラン・バレー症候群)、皮膚病変(スティーブンス・ジョンソン症候群)、中耳炎、肝炎、膵炎、心筋炎、関節炎、溶血性貧血などが報告されている。
予防
- 普段から手洗いをしましょう。咳があるときは、マスクを着用するなど咳エチケットを守りましょう。
薬の効かないマイコプラズマ肺炎が増えています
マイコプラズマ肺炎の病原体は、通常の痰の培養検査ではわからないので、診断を確定させるのが難しい病気です。咳がひどいのに全身状態が比較的良く、胸部レントゲンをとると、肺炎が進んでいることがあります。
マイコプラズマは、一般の肺炎に使われるペニシリン系の抗菌薬は効果がないので、マクロライド系の抗菌薬が第一選択薬となります。近年、このマクロライド系の抗菌薬に耐性があり、効かない菌が増えています。
マイコプラズマ肺炎と診断して処方した抗菌薬が、実は効いていないということがあります。薬の効かないマイコプラズマが増えている原因としては、安易に抗菌薬を使い、しかも、必要以上に長期に使ってしまうので、耐性菌を作ってしまうのです。
抗菌薬を使う際には、最小限の期間にとどめるべきですし、患者さんも必要以上に薬を欲しがらないようにしましょう。
「心配だから、1週間分ください」という方がたくさんいますが、医者が3日で十分といえば、それで十分です。不必要な抗菌薬の連用は、耐性菌を増やし、結果的には耐性菌が流行することで、さらに強い薬を使わなくてはいけないというイタチごっこになってしまいます。















コメントを残す