疫学
大腸がんは、胃がんに次いで日本人に2番目多いがんです。(男性は肺、胃に次いで3位;女性は1位)患者数は年々増加傾向にあります。大腸がんの増加の原因として、食生活の欧米化による動物性脂肪やタンパク質のとりすぎが関与していると考えられます。
大腸がんは、生活習慣との関連が高いがんといわれます。大腸がんのリスク要因には、肥満、ハムやソーセージなどの加工肉の食べ過ぎ、過度のアルコール、喫煙などがあります。
とくに、糖尿病の患者さんは、大腸がんになりやすくなると言われています。ただし、肥満や飲酒は、糖尿病の発病にも関わっていますので、糖尿病そのものが大腸がんを引き起こしているのか、病気になりやすい生活習慣が重なっているのかは、区別が難しいところです。
大腸がんを予防するための生活習慣としては、適度な運動、野菜・果物・食物繊維をとることがすすめられます。
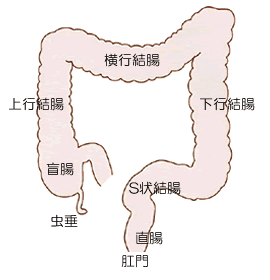
大腸の構造
大腸の始まりは盲腸で、右下腹部にあります。そこから頭側に向かう部分が上行結腸、横にのびる横行結腸、足側におりてくる下行結腸、曲がりくねったS状結腸、最後のまっすぐな部分が直腸です。食物は大腸で水分を吸収されて便になります。
大腸がんの発生頻度は、直腸 38%、S状結腸 34%、上行結腸 10%、横行結腸 7%、盲腸 6%、下行結腸 5%程度です。
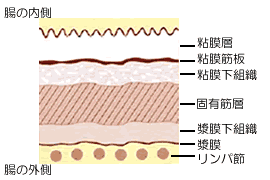
大腸壁の拡大図
症状
- がんに特徴的な症状はありません。S状結腸や直腸にできたがんでは、血便、便秘や下痢、腹痛などの症状を認めることがあります。しかし、肛門から離れた腸にできるがんでは、かなり進行するまで自覚症状がないこともあります。
検査
- 便潜血検査:便に血液が混じっているかどうかを検査します。人間の血液だけに反応する免疫学的便潜血検査は、食事の影響が少なく、精度の高い検査です。
- 注腸X線造影検査:がんの広がりの全体像を描出できる利点をもちます。
- 内視鏡検査:早期がんの発見に必須の検査です。生検(組織検査)によって、腫瘍の良・悪性の判定を行います。
- CT・MRI検査:体の断面をみる検査(断層写真)です。主として転移の診断に使われます。
- 腫瘍マーカー(CEA, CA19-9):治療効果の判定や、手術後の転移や再発の発見に有用な検査です。がんを発見するためのスクリーニングには適しません。
*大腸がん検診
免疫学的便潜血検査を2日続けて行い、1日でも便潜血陽性であった場合は、全大腸内視鏡検査(大腸の最初から肛門まで)または、S状結腸内視鏡検査+注腸X線造影検査による精密検査を受けましょう。
治療
治療法の選択:臨床病期(がんの進行段階)によって治療法が分かれます。
大腸がんの病期分類は、ⅠからⅣの4期に分けられ、Ⅲ期は、リンパ節転移のある場所と個数で、Ⅲa、Ⅲbに細分されます。
- Ⅰ期:がんが大腸壁の粘膜下層から固有筋層に広がる
- Ⅱ期:大腸壁の固有筋層を超えて広がるが、リンパ節転移はない
- Ⅲ期:リンパ節転移がある
- Ⅲa:転移リンパ節が3個以下
- Ⅲb:転移リンパ節が4個以上、または、主リンパ節か側方リンパ節に転移あり
- Ⅳ期:遠隔臓器(腹膜、肝、肺など)への転移がある
治療内容
- 外科的治療
- がんの周囲に十分余裕をもたせて切除を行い、周囲のリンパ節を切除(郭清)します。大腸がんでは、肝臓や肺に転移がある場合でも、大腸がん自体(原発巣)は切除され、再発がなく転移巣が切除可能であれば、手術が有効です。
- 内視鏡治療
- がんが大腸壁の粘膜内のとどまる早期のものは、内視鏡で完全に切除することが可能です。切除した組織の病理検査によってがんがさらに深くまで広がっていれば、外科治療が必要になります。
- 化学療法
- 切除不能・再発症例
- がんの組織の遺伝子を調べる検査(RAS, BRAFV600E, MSI)の結果で、抗がん薬、分子標的薬、免疫チェックポイント阻害薬などを組み合わせます。
- 術後補助化学療法
- Ⅱ期のなかで再発の危険性の高いとき、また、Ⅲ期の患者には、手術後の化学療法(術後補助化学療法)が必要です。
- 切除不能・再発症例
<参考>
国立がん研究センター がん情報サービス「大腸がん」
大腸癌研究会「大腸癌治療ガイドライン医師用 2022年版」















コメントを残す